Медична реформа в Україні набирає обертів: 17 травня Верховна Рада ухвалила новий закон про трансплантацію. Документ легалізує пересадку органів від нерідних донорів і дає право людині ще за життя «заповісти» своє тіло для донорства. Що чекає на пацієнтів і лікарів, розбиралися експерти Центру громадського моніторингу та контролю.
Черга за життям
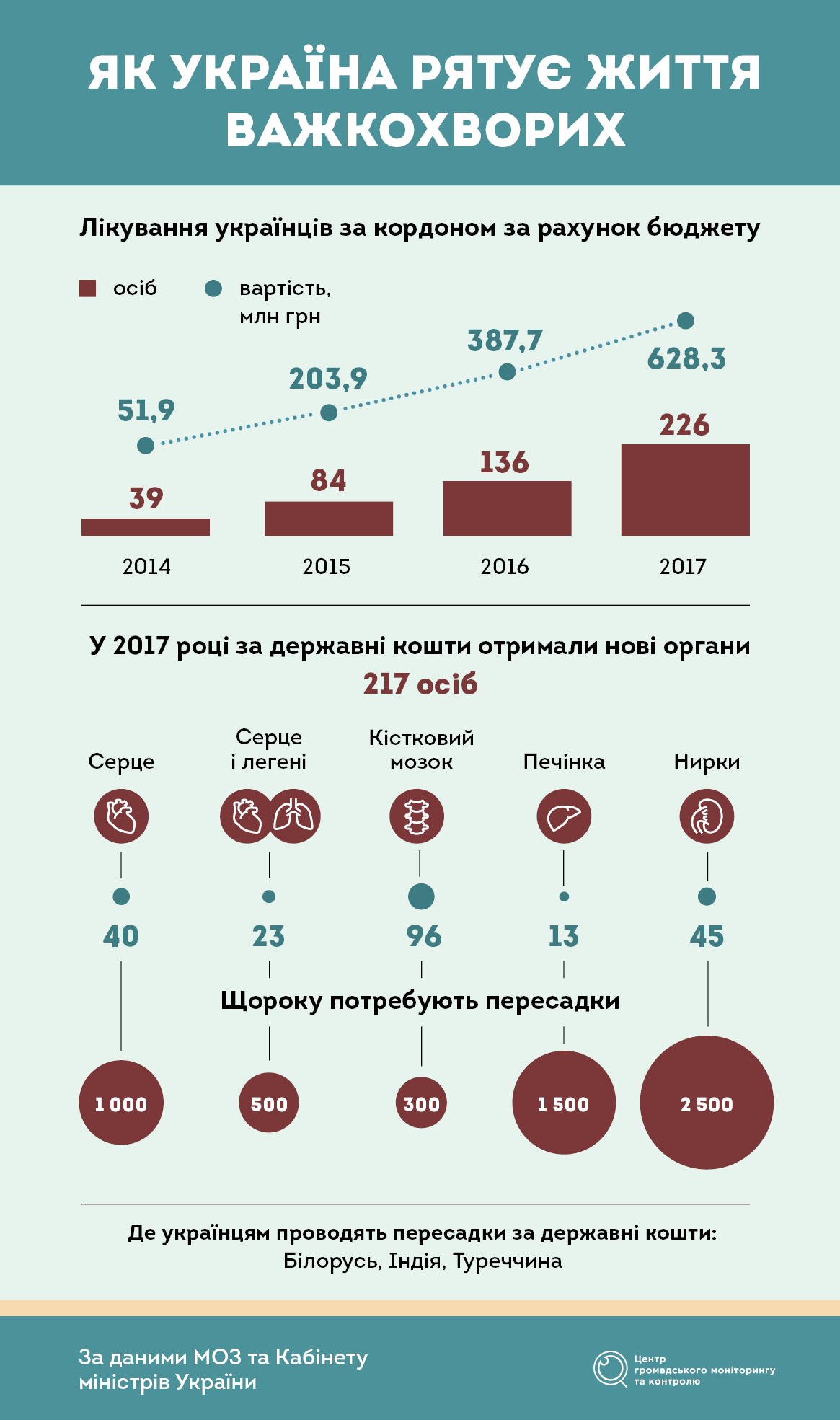
За даними МОЗ, в Україні щорічно проводиться 100-140 операцій із пересадки органів, левова частка з яких припадає на трансплантацію нирок. За підрахунками медиків, це 4% від потреби, адже щорічно на нову нирку очікує майже 2500 пацієнтів. Головна перешкода – у неможливості брати біологічний матеріал у нерідного донора.
«Сьогодні у розвинених країнах трансплантація органів є стандартом лікування при багатьох захворюваннях нирок, серця, печінки, легенів, кишківника тощо. Наприклад, у 2016 році у США було проведено 33 611 органних трансплантацій, тоді як в Україні – лише 126, з них 119 – трансплантації нирки, 5 трансплантацій печінки та 1 – легенів», – такі цифри наводить заступник міністра охорони здоров’я Олександр Лінчевський.
Ситуація з пересадкою серця ще складніша: першу таку операцію в Україні провели у 2001 році, і з того часу їх було зроблено менше 10. А два роки тому столичні лікарі вживили людині механічне серце, щоб пацієнт міг дожити до повноцінної пересадки. Якби не прогалини в законодавстві, він міг би отримати серце від померлої людини. Але посмертне донорство в Україні майже не проводиться, оскільки швидко отримати згоду на вилучення органів у родичів загиблого вкрай важко.
«На сьогодні існує закон «Про трансплантацію» 1999 року, який передбачає презумпцію незгоди. Тобто будь-який українець сьогодні не може віддати якісь розпорядження щодо своїх органів при житті. Немає такого механізму. Наші рідні повинні після нашої смерті віддавати якісь розпорядження», – пояснює генеральний директор Інституту серця, заслужений лікар України Борис Тодуров.
Тож шанс на нове життя в Україні сьогодні отримує обмежена кількість важкохворих пацієнтів. Ще кілька сотень українців щороку вирушають в іноземні клініки за рахунок бюджету в рамках державної програми «Лікування громадян України за кордоном». У 2017 році влада виділила на неї рекордну суму – 628,3 млн грн. За ці кошти було проліковано 226 осіб, 217 з яких, нарешті, одержали довгоочікувані органи. Це максимальна кількість людей за весь час існування програми, втім, у порівнянні з потребою – крапля в морі. Інші хворі змушені самотужки збирати сотні тисяч доларів на закордоне лікування або сподіватися на волонтерів та благодійні організації.
«Значна частина українського народу просто позбавлена права на отримання якісних медичних послуг через те, що була законсервована абсолютно неефективна радянська система. Ситуація у сфері охорони здоров’я не може залишатися такою, якою вона є тепер. І рішучими кроками ми цю ситуацію змінимо», – переконаний Президент України Петро Порошенко.
Один врятує вісьмох
Зрушити ситуацію з мертвої точки покликаний новий закон про трансплантацію, який Верховна Рада ухвалила після трьох років громадських обговорень та розглядів у комітетах. Якщо раніше донором міг виступати лише родич, то з 1 січня 2019 року дозволяється проводити трансплантацію від нерідного донора. Ним може стати людина з родини іншого пацієнта, який також чекає на операцію та потребує нового органу. Це так зване «перехресне донорство». У Європі, наприклад у Нідерландах, така практика дуже поширена. Зараз її планують впровадити в Білорусі, куди вже не перший рік їздять українці за пересадками.
«Наприклад, в двох сім’ях є реципієнти, яким групи крові донорів зі своїх сімей не підходять, а групи крові донорів із іншої сім’ї підходять. Так вони можуть обмінятися донорами, – пояснює експерт з медичного права, юрист Алла Пустовіт. – Потенційні можливості родинного донорства вкрай обмежені. Тому необхідно розвивати і розширювати можливості саме перехресного донорства».
Порядок його застосування невдовзі повинен затвердити Кабінет міністрів. А щоб уникнути зловживань, українські законодавці прописали перелік тих, хто не може виступити у цій ролі. До них належать вагітні жінки, ув’язнені, нелегальні мігранти або особи без громадянства, люди з тяжкими психічними розладами, а також ті, хто раніше вже віддав орган або його частину.
Також закон вдосконалив механізм забору біологічних матеріалів від померлих громадян. Тепер це можливо за умови їхньої письмової згоди, яку вони дали за життя. При цьому людина має право відкликати свою згоду, написавши відповідну заяву.
«Одна померла людина може врятувати 8 життів, надавши своє серце, легені, дві нирки, печінку, яку теж можна поділити між двома реципієнтами, підшлункову залозу, кишківник, рогівку ока. Це навіть більше ніж вісім життів», – розповідає Борис Тодуров.
Якщо особа ніяким чином не врегулювала це питання за життя, то долю її органів вирішуватимуть близькі родичі. Щоб захистити вразливі категорії людей, закон забороняє вилучати матеріали у померлих за низки умов.
«Якщо людина загинула на фронті, якщо це сирота, чи людина загинула від кримінального злочину, все це триматиметься на контролі, і в таких випадках забір органів буде заборонений. Головна умова на трансплантацію – це обов’язкова прижиттєва згода людини на це», – зазначила представниця Президента у Верховній Раді Ірина Луценко.
Що далі?
МОЗ планує розпочати створення офіційного державного реєстру хворих та донорів з 1 жовтня 2018 року.
«Буде запущено Єдину державну інформаційну систему, в якій зберігатимуться дані реципієнтів, які потребують трансплантації, та потенційних донорів – тих, хто дав свою письмову згоду на посмертне вилучення органів. Ця система в автоматичному режимі визначатиме імунологічно сумісних донора та пацієнта, й у випадку смерті донора – проводитиметься операція», – пояснює Голова Комітету з питань охорони здоров’я ВРУ Ольга Богомолець.
За словами президента Всеукраїнської ради захисту прав та безпеки пацієнтів Віктора Сердюка, щоб новий механізм трансплантації запрацював, потрібно забезпечити реанімаційні відділення спеціальною апаратурою, яка може діагностувати смерть мозку. На сьогодні дуже небагато реанімацій мають таке обладнання.
Наступним важливим кроком повинен стати розвиток системи трансплант-координаторів. Це лікарі, які розмовлятимуть з родичами, контролюватимуть вилучення та перевезення біологічних матеріалів і працюватимуть з базами донорів та реципієнтів. Ухвалений закон дає старт формуванню цієї системи в Україні.
А щоб підготувати медичні центри та людей до масового впровадження закону, кілька місяців тому МОЗ запустило пілотний проект із пересадки нирок від померлих осіб у Києві, Запоріжжі, Харкові, Дніпрі, Львові та Одесі. Кілька тисяч українців, які змушені щотижнево проходити процедуру гемодіалізу та прив’язані до лікарень, отримують шанс на нове повноцінне життя.